Лейшманиоз у человека: симптомы болезни, лечение и профилактика

Лейшманиоз у человека: симптомы болезни, лечение и профилактика
Вопросы диагностики, лечения и профилактики лейшманиоза
Своевременная диагностика и адекватное лечение лейшманиоза представляют больному шанс на полное выздоровление, предотвращают прогрессирование заболевание, уменьшают риск развития вторичной гнойно-некротической инфекции. Лейшманиоз легче предотвратить, чем лечить. Для всех форм заболевания меры профилактики едины, это борьба с переносчиками инфекциями и животными-носителями.
Рис. 1. Кожная форма лейшманиоза у детей.
Диагностика заболевания
Диагностика кожного лейшманиоза
Микроскопия
Окончательный диагноз лейшманиоза ставится при обнаружении паразитов (амастигот) в тонких мазках на предметных стеклах. Материалом для исследования являются соскобы и отделяемое, полученное из бугорков и язв. Окрашивание производится по Романовскому-Гимзе.
Амастиготы (безжгутиковые формы) имеют овальное тело от 2 до 6 мкм в длину. 1/3 объема клетки занимает округлое ядро, возле которого находится кинетопласт. Жгутики отсутствуют. Наличие ядра и кинетопласта присуще только лейшманиям. Эти признаки отличают паразитов от других включений в препарате.
Размножение лейшманий происходит в макрофагах путем простого деления надвое. При скоплении большого количества паразитов клеточная оболочка растягивается и разрывается, лейшмании выходят наружу и начинают поражать другие клетки.
Рис. 2. Лейшмании под микроскопом. Окраска по Романовскому-Гимзе. 1 — фагоцит, нафаршированный лейшманиями. 2 — тельца Боровского (лейшмании). 3 — кинетопласт.
Рис. 3. Лейшмании под микроскопом в макрофагальных клетках. Мазки окрашены по Романовскому-Гимзе. Клетки лейшманий овальной формы, имеют большое ядро и кинетопласт.
Рис. 4. При скоплении большого количества паразитов клеточная оболочка макрофага растягивается и разрывается, лейшмании выходят наружу и начинают поражать другие клетки.
Забор материала для посева производится из краев язвы или инфильтрата, предварительно обработанных раствором йода или спиртом, путем прокола толстой иглой или пастеровской пипеткой из места прокола. Можно произвести надрез скальпелем эпидермиса у краев язвенного дефекта, далее сделать соскоб со стенок надреза и полученный материал посеять на питательную среду.
Обычно используется среда NNN-агар. Рост паразитов начинается через 8 — 10 дней. Из культуры производится микроскопия. Лейшмании выявляются в лепромонадной форме (жгутиковой). Они удлиненные, веретенообразной формы от 10 до 20 мкм в длину. Жгутики длиной от 15 до 20 мкм. Передний конец паразитов заострен, задний — закруглен. В передней части тела располагается жгутик, который отходит от кинетопласта. В середине располагается ядро. В старых культурах промастиготы располагаются в виде розеток (кучками), с обращенными к центру жгутиками.
Дифференциальная диагностика
Кожный лейшманиоз следует отличать от лепры, сифилиса, туберкулеза кожи, эпителиомы и тропической язвы. При кожном лейшманиозе папулы и язвы безболезненные, края язвы подрыты, вокруг инфильтрированный ободок, отделяемое из язвы серозно-гнойное.
Рис. 5. Лейшмании под микроскопом. Внутриклеточно расположенные паразиты (слева). Мазок из посева, лейшмании располагаются в виде розетки (справа).
Рис. 6. Жгутиковая форма лейшманий.
Диагностика висцерального лейшманиоза
Микроскопия и посевы
Материалом для исследования при подозрении на висцеральный лейшманиоз служат биопаты печени, костного мозга, лимфатических узлов и селезенки. Для получения биопата костного мозга производится пункция грудины.
Мазки окрашиваются по Романовскому-Гимзе. Культуру получают путем посева биопата на среду NNN-агар.
Гемограмма
У больных висцеральным лейшманиозом отмечается гипохромная анемия, относительный лимфоцитоз, нейтропения, тромбоцитопения, анэозинофилия, ускоренное СОЭ. Изменяется форма и размер эритроцитов. В сыворотке крови значительно повышается количество иммуноглобулинов.
Формоловая реакция Непира
Для диагностики висцеральной формы лейшманиоза применяется формоловая проба Непира. Ее суть заключается в том, что при взаимодействии сыворотки крови больного с формалином, сыворотка свертывается и приобретает белую окраску в течение от 3 минут до 24 часов. Чем длительнее протекает заболевание, тем быстрее сворачивается сыворотка. При заболевании положительные результаты получаются на 2 — 3 месяце висцерального лейшманиоза.
Дифференциальная диагностика
Висцеральный лейшманиоз следует отличать от брюшного тифа и паратифа, малярии, лимфомы, бруцеллеза, сепсиса и лимфомы. Следует уделить внимание пребыванию больного в эндемичных очагах заболевания. Длительная лихорадка, кахексия, значительное увеличение печени и селезенки являются основными симптомами заболевания.
Рис. 7. Висцеральный лейшманиоз у детей. Кахексия, увеличение печени и селезенки — основные симптомы заболевания.
Аллергическая проба
Аллергическая проба (реакция Монтенегро) применяется с целью ретроспективной диагностики и при массовых обследованиях населения эндемичных районов. Реакция проводится внутрикожно. В качестве аллергена используется лейшманин. При заболевании уже через 6 — 10 часов на месте инъекции возникает отек, гиперемия и инфильтрация. Максимальная результативность теста отмечается через 48 часов.
Серологические тесты
Серологические тесты (РНИФ, РПГА, ИФА, РСК, непрямой иммунофлюоресценции) недостаточно специфичны и в процессе диагностики имеют вспомогательное значение.
Рис. 8. Кожно-слизистая форма лейшманиоза.
Лечение лейшманиоза
Основу лечения лейшманиозов составляют препараты 5-и валентной сурьмы (сольсурмин, натрия стибоглюконат), мономицин, акрихин, аминохолон, липосомальный амфотерицин В, пентамидин, милтефозин.
Из немедикаментозных средств при лечении применяются:
- Криотерапия.
- Теплотерапия.
- Хирургическое лечение.
Лечение висцерального лейшманиоза
Для лечения висцерального лейшманиоза используют препараты 5-и валентной сурьмы (сольсурмин, натрия стибоглюконат). При применении этих препаратов летальность снижается на 75 — 90% по сравнению с нелеченными случаями заболевания. На основании исследований, проведенных в Африке, выявлено, что в 30% случаев эти препараты оказывались неэффективными, а у 15% отмечались рецидивы. К препаратам 2-го ряда относятся пентамидин и липосомальный амфотерицин В. Из хирургических методов лечения в ряде случаев показана спленэктомия.
Лечение кожного лейшманиоза
При появлении бугорков показано местное лечение в виде мазей и лосьонов, содержащих мономицин, мепакрин, сульфат берберина, уротропин. При развитии язв внутримышечно вводят мономицин. Язвенную поверхность обрабатывают аминохинолином. Показано лазерное облучение язвы. Препараты амфотерицина, пентамидина и пентавалентной сурьмы применяются только в тяжелых случаях и при рецидивах заболевания.
Лечение кожно-слизистого лейшманиоза
Эффективные препараты для лечения данной формы заболевания отсутствуют. Болезнь трудно поддается лечению и часто рецидивирует. Применяются препараты пятивалентной сурьмы, амфотерицин В и новарсенол.
По окончании лечения у больных формируется стойкий пожизненный иммунитет.
Рис. 9. На фото кожная форма лейшманиоза. Язва на конечности и лице.
Профилактика
К профилактическим мероприятиям заболевания относятся: раннее выявление больных и их адекватное лечение, нейтрализация источника заражения, химиопрофилактика, иммунизация и санитарно-просветительная работа.
При выявлении больных лейшманиозом выясняются границы очага, планируется система мер борьбы, которые будут воздействовать на все составляющие природного очага.
Профилактика зоонозного кожного лейшманиоза
Основной мерой профилактики распространения данной форы заболевания являются дератизационные мероприятия — уничтожение больших песчанок — основных источников инфекции в радиусе 2,5 — 3 км вокруг населенного пункта.
Профилактика антропонозного кожного лейшманиоза
К профилактическим мероприятиям относятся госпитализация больных в защищенные от москитов помещения, участки поражения закрываются повязкой, защищающей от укусов насекомых.
Профилактика висцерального лейшманиоза
Раннее выявление больных висцеральным лейшманиозом осуществляется путем подворовых обходов. Производится отлов и отстрел бродячих и больных собак (с поражением кожи, облысевших и истощенных). Ветеринары периодически осматривают домашних животных.
Профилактика всех видов лейшманиоза
Профилактика всех видов заболевания включает мероприятия по уничтожению переносчиков инфекции — москитов и мест их выплода. Необходимо проводить обработку ядохимикатами мест пребывания людей, животноводческих и сельскохозяйственных помещений. Население должно пользоваться репеллентами, противомоскитными сетками и пологами.
Химиопрофилактика
Во время эпидемий в малых группах показано применение с профилактической целью хлоридина (пириметамина).
Иммунизация
Иммунизация проводится лицам, отбывающих на работу в эндемичные очаги лейшманиоза, не позднее 3-х месяцев до выезда, а также детям, постоянно проживающих в природных очагах инфекции. Для иммунизации используется вакцина, содержащая живую культуру Leishmania tropica major. Выработка антител завершается к концу третьего месяца. Дефект кожи после введения вакцины незначительный.
Санитарно-просветительная работа
Большое место среди мер профилактики лейшманиоза занимает санитарно-просветительная работа среди граждан.
Лейшманиоз
- Быстрая утомляемость
- Вялость
- Гнойные выделения
- Мокнутие
- Недомогание
- Повышенная температура
- Подкожные кровоизлияния
- Покраснение кожи в месте поражения
- Потеря аппетита
- Появление папул
- Появление язв
- Сероватый оттенок кожи
- Слабость
- Увеличение лимфоузлов
- Увеличение печени
- Увеличение селезенки
- Формирование рубцов
Лейшманиоз – инфекционный недуг, возбудителем которого являются простейшие паразиты – лейшмании. Возбудитель проникает в организм человека при укусе москитов (переносчик), местом обитания которых являются субтропические и тропические страны. Медицинская статистика такова, что данную патологию по сей день продолжают диагностировать в 88 странах Нового и Старого Света. Ввиду такой распространённости, учёными уже давно были разработаны эффективные методы лечения и профилактики недуга, но для бедных стран они, к сожалению, недоступны.
Как уже было сказано выше, переносчиком возбудителя являются самки москитов. Во время укуса в тело человека вместе со слюной проникает от 100 до 1000 возбудителей. Лейшмании имеют специфическую способность – они беспрепятственно проникают в макрофаги, не провоцируя при этом иммунной реакции. В них они трансформируются во внутриклеточную форму и начинают активно размножаться, провоцируя патологические реакции со стороны внутренних органов человека.
Заболевание может передаваться непосредственно от переносчика к человеку, а также от человека к москиту (в таком случае говорят о прогрессировании антропонозного лейшманиоза). Стоит отметить, что для недуга характерна сезонность. Чаще его диагностируют в период с мая по ноябрь. Такие временные рамки обусловлены жизнедеятельностью москитов.
Классификация
Клиницисты выделяют две формы недуга, различные по своему течению, а также клинике:
- висцеральный лейшманиоз. Данная форма патологии начинает активно прогрессировать вследствие распространения возбудителя гематогенным путём из первичного очага в жизненно важные органы. Проникая в ткани, возбудитель начинает активно размножаться. Как следствие, орган повреждается, и его функции нарушаются, что обуславливает дальнейшую клинику недуга. Стоит отметить, что висцеральный лейшманиоз диагностируют довольно часто. Особенно подвержены ему маленькие дети. Длительность инкубационного периода – от трёх до пяти месяцев;
- кожный лейшманиоз. Возбудитель паразитирует в тканевых макрофагах человека. В данных клетках лейшмании очень быстро созревают и перерождаются в безжгутиковые формы. В результате такой патологической активности формируется первичный очаг воспаления – специфическая гранулема. Клиницисты именуют её лейшманиомой. Образование состоит из макрофагов, плазматических клеток, а также лимфоцитов. По мере роста лейшманиомы, образуются продукты распада, которые провоцируют возникновение местных некротических и воспалительных изменений, вплоть до лимфаденита и лимфангита.
Симптоматика
Симптомы недуга напрямую зависят от той его формы, которая начала прогрессировать у человека. Важно при первых признаках, указывающих на лейшманиоз, незамедлительно обратиться в медицинское учреждение для диагностики и лечения недуга.
Клиника висцерального лейшманиоза
Ввиду длительного инкубационного периода, не многие пациенты могут связать прогрессирование висцерального лейшманиоза с укусом комара. Это, в некоторой мере, затрудняет диагностику. Первые признаки висцерального лейшманиоза могут проявиться только через полгода после проникновения возбудителя в тело. У пациента проявляются следующие симптомы:
- недомогание;
- вялость;
- быстрая утомляемость;
- слабость;
- снижение аппетита;
- гипертермия до 40 градусов;
- наблюдается изменение цвета кожного покрова. Он приобретает сероватый оттенок, и в некоторых случаях на нём проявляются геморрагии;
- незначительное увеличение лимфоузлов. При этом они не болезненные и между собой не спаиваются.
Первый признак прогрессирования висцерального лейшманиоза – появление на коже гиперемированной папулы, сверху покрытой чешуйками (возникает в месте укуса).
Характерным и постоянным симптомом патологии является гепатоспленомегалия. Более быстро увеличивается в размерах именно селезёнка. Уже на первом месяце её размеры могут быть настолько большими, что орган будет занимать всю левую часть живота. По мере прогрессирования висцерального лейшманиоза оба органа становятся плотными, но при ощупывании болезненных ощущений не возникает. Увеличение печени чревато опасными последствиями, вплоть до асцита и портальной гипертензии.
Читать еще: Хорошо забытое старое – капли в нос Сиалор для детей: инструкция по приготовлению и применениюКлиника кожного лейшманиоза
Длительность инкубационного периода кожного лейшманиоза составляет от 10 дней до 1–1,5 месяца. Более часто первые симптомы патологии проявляются у человека на 15–20 день. Симптоматика может несколько изменять в зависимости от того, какая форма кожного лейшманиоза прогрессирует у пациента. Всего существует пять форм недуга:
- первичная лейшманиома;
- последовательная лейшманиома;
- туберкулоидный лейшманиоз;
- эспундия;
- диффузный лейшманиоз.
Первичная лейшманиома развивается в три стадии:
- стадия бугорка. На кожном покрове формируется папула, которая быстро растёт. Иногда её размер может достигать 1,5 см;
- стадия язвы. Через несколько дней после появления специфического бугорка, с него отпадает верхняя корочка, обнажая при этом дно с мокнутием. Сначала выделяется серозный экссудат, но потом он становится гнойным. По краям язвы отмечается гиперемированное кольцо;
- стадия рубцевания. Дно язвы самоочищается через несколько дней после её появления, покрывается грануляциями и рубцуется.
При прогрессировании последовательной лейшманиомы, вокруг первичного очага формируются несколько других вторичных узелков. Туберкулоидный лейшманиоз проявляется на месте образованной первичной лейшманиомы или же на месте рубца от неё. При прогрессировании данной формы кожного лейшманиоза формируется патологический бугорок, имеющий светло-жёлтый цвет. Его размеры небольшие.
Особой формой кожного лейшманиоза является эспундия. Симптомы патологии проявляются постепенно. На фоне уже имеющихся поражений кожного покрова проявляются обширные язвы. Чаще это наблюдается на конечностях. Постепенно возбудитель проникает в слизистую глотки, щёк, гортани и носа, где провоцирует гнойно-некротические изменения.
Диагностика
Диагностикой лейшманиоза занимается врач инфекционист. Клинический диагноз ставится на основании характерной клинической картины, а также эпидемиологических данных. Чтобы подтвердить наличие кожного лейшманиоза или висцерального, прибегают к таким методам диагностики:
- бак. исследование соскоба, ранее взятого с бугорка или открывшейся язвы;
- микроскопическое исследование толстой капли крови;
- биопсия печени и селезёнки;
- РСК;
- ИФА.
Лечение висцерального и кожного лейшманиоза проводится в стационарных условиях. План лечения разрабатывается с учётом тяжести протекания патологии, её вида, а также от особенностей организма пациента. Врачи прибегают к консервативным и оперативным методикам лечения.
При висцеральной форме в план лечения включают такие препараты:
Курс лечения указанными препаратами составляет от 20 до 30 дней. Если наблюдается резистентность, то дозировку препаратов увеличивают и продлевают курс до 60 дней. Также план лечения дополняется амфотерицином В.
Если консервативное лечение оказалось неэффективным и состояние больного не стабилизировалось, то проводят хирургическое вмешательство – удаляют селезёнку. При кожных формах недуга прибегают также и к физиотерапевтическому лечению – прогревают кожу и проводят УФО.
Профилактика
Чтобы не проводить лечение патологии, следует как можно раньше заняться его профилактикой. Чтобы защитить себя от укусов москитов, необходимо использовать индивидуальные средства защиты от насекомых. Также с целью профилактики в зонах с высоким риском заражения, необходимо провести дезинфекцию жилых помещений, установить на окна антимоскитные сетки.
Лейшманиозы
Лейшманиоз представляет собой протозойную инфекцию с трансмиссивным механизмом распространения, характеризующуюся поражением кожных покровов или внутренних органов внутриклеточными паразитами – лейшманиями. Лейшманиозы подразделяют на висциральные, протекающие с поражением легких, печени, селезенки, сердца, и кожные, проявляющиеся трансформирующимися в очаги изъязвления папулами. Диагностика лейшманиоза осуществляется путем выявления лейшманий в крови пациента (при висцеральной форме) или в отделяемом кожных элементов (при кожной форме).
Общие сведения
Лейшманиоз представляет собой протозойную инфекцию с трансмиссивным механизмом распространения, характеризующуюся поражением кожных покровов или внутренних органов внутриклеточными паразитами – лейшманиями.
Характеристика возбудителя
Лейшманиоз вызываются семнадцатью из более чем двадцати видов простейших паразитов рода Leishmania. Лейшмании развиваются внутри клеток хозяина (преимущественно в макрофагах и элементах ретикулоэндотелиальной системы). В течение своего жизненного цикла им необходимо сменить двух хозяев. В организме позвоночных животных лейшмании находятся в безжгутиковой форме, развиваясь в жгутиковую форму в теле членистоногого. Лейшмании отличаются резистентностью к антибиотикам, и чувствительны к препаратам пятивалентной сурьмы.
Подавляющее большинство лейшманиозов – зоонозы (резервуаром и источником инфекции являются животные), только два вида – антропонозы. Виды животных, участвующих в распространении лейшманиоза, довольно ограничены, поэтому инфекция является природно-очаговой, распространяется в пределах обитания соответствующей фауны: грызунов песчаниковых видов, псовых (лисы, собаки, шакалы), а также переносчиков – москитов. Преимущественно очаги лейшманиоза располагаются в странах Африки и Южной Америки. Большинство из них — развивающиеся, среди 69 стран, где распространен лейшманиоз, 13 являются беднейшими странами мира.
Человек является источником инфекции в случае поражения кожной формой лейшмании, при этом москиты получают возбудителя с отделяемым кожных язв. Висцеральная лейшмания в подавляющем большинстве случаев является зоонозной, москиты заражаются от больных животных. Заразность москитов отсчитывается с пятого дня попадания лейшманий в желудок насекомого и сохраняется пожизненно. Человек и животные контагиозны в течение всего срока пребывания возбудителя в организме.
Лейшманиоз передается исключительно с помощью трансмиссивного механизма, переносчики – москиты, получают инфекцию, питаясь кровью больных животных, и переносят здоровым особям и людям. Человек обладает высокой восприимчивостью к инфекции, после перенесения кожного лейшманиоза сохраняется продолжительный стойкий иммунитет, висцеральная форма такового не формирует.
Возбудитель проникает в толщу кожи человека при укусе москита, формируя в области входных ворот лейшманиозную гранулему. Впоследствии, при висцеральной форме инфекции гранулема рассасывается, а при кожной — прогрессирует в язву. Лейшмании разносятся по организму с током лимфы, поражая регионарные лимфатические узлы. Вдоль лимфатического сосуда паразиты могут формировать лейшманиомы – ряд последовательно располагающихся специфических язв.
В Южной Америке отмечаются формы лейшмании, протекающие с поражением слизистых оболочек ротовой полости, носоглотки и верхних дыхательных путей с грубой деформацией глубоких тканей и развитием полипозных образований. Висцеральная форма лейшманиоза развивается в результате рассеивания возбудителя по организму и попадания в печень, селезенку, костный мозг. Реже – в кишечную стенку, легкие, почки и надпочечники.
Возникающий иммунный ответ подавляет инфекцию, при этом заболевание протекает латентно, либо с маловыраженной симптоматикой. При иммунодефиците, сниженных защитных свойствах лейшманиоз прогрессирует, протекает с выраженной клиникой интоксикационного синдрома, лихорадкой. Размножение паразитов в печени способствуют замещению гепатоцитов фиброзной тканью, в селезенке отмечают атрофию пульпы с участками инфарктов и некротизации. Вследствие поражения костного мозга развивается анемия. В целом висцеральный лейшманиоз, прогрессируя, вызывает общую кахексию.
Классификация
Лейшманиозы подразделяются на висцеральные и кожные формы, каждая форма, в свою очередь, разделяется на антропонозы и зоонозы (в зависимости от резервуара инфекции). Висцеральные зоонозные лейшманиозы: детский кала-азар (средиземноморско-среднеазиатский), лихорадка дум-дум (распространена в восточной Африке), носоглоточный лейшманиоз (кожно-слизистый, лейшманиоз Нового Света).
Индийский кала-азар является висцеральным антропонозом. Кожные формы лейшманиоза представлены болезнью Боровского (городской антропонозный тип и сельский зооноз), пендинской, ашхабадской язвами, багдадским фурункулом, эфиопским кожным лейшманиозом.
Симптомы лейшманиоза
Висцеральный средиземноморско-азиатский лейшманиоз
Инкубационный период этой формы лейшманиоза составляет от 20 дней до нескольких (3-5) месяцев. Иногда (довольно редко) затягивается до года. У детей раннего возраста в этот период может отмечаться первичная папула в месте внедрения возбудителя (у взрослых встречается в редких случаях). Инфекция протекает в острой, подострой и хронической формах. Острая форма обычно отмечается у детей, характеризуется бурным течением и без должной медицинской помощи заканчивается летально.
Чаще всего встречается подострая форма заболевания. В начальном периоде отмечается постепенное нарастание общей слабости, разбитости, повышенной утомляемости. Отмечается снижение аппетита, побледнение кожи. В этом периоде при пальпации можно выявить некоторое увеличение размеров селезенки. Температура тела может подниматься до субфебрильных цифр.
Подъем температуры до высоких значений говорит о вступлении заболевания в период разгара. Лихорадка имеет неправильный или волнообразный характер, продолжается в течение нескольких дней. Приступы лихорадки могут сменяться периодами нормализации температуры или снижения до субфебрильных значений. Такое течение обычно продолжается 2-3 месяца. Лимфатические узлы увеличены, отмечается гепато- и, в особенности, спленомегалия. Печень и селезенка при пальпации умеренно болезненны. При развитии бронхоаденита отмечается кашель. При такой форме нередко присоединяется вторичная инфекция дыхательной системы и развивается пневмония.
С прогрессированием заболевания отмечается усугубление тяжести состояния больного, развивается кахексия, анемия, геморрагический синдром. На слизистых оболочках ротовой полости возникают некротизированные участки. Ввиду значительного увеличения селезенки происходит смещение сердца вправо, тоны его глухие, ритм сокращений ускорен. Отмечается склонность к падению периферического артериального давления. С прогрессированием инфекции формируется сердечная недостаточность. В терминальном периоде больные кахексичны, кожные покровы бледные и истонченные, отмечаются отеки, выражена анемия.
Хронический лейшманиоз протекает латентно, либо с незначительной симптоматикой. Антропонозный висцеральный лейшманиоз может сопровождаться (в 10% случаев) появлением на коже лейшманоидов – мелких папиллом, узелков или пятен (иногда просто участки со сниженной пигментацией), содержащих возбудителя. Лейшманоиды могут существовать годами и десятилетиями.
Кожный зоонозный лейшманиоз (болезнь Боровского)
Распространен в тропическом и субтропическом климате. Инкубационный период его составляет 10-20 дней, может сокращаться до недели и удлиняться до полутора месяцев. В области внедрения возбудителя при этой форме инфекции обычно формируется первичная лейшманиома, первоначально имеющая вид розовой гладкой папулы около 2-3 см в диаметре, в дальнейшем прогрессирующей в безболезненный или малоболезненный при надавливании фурункул. Спустя 1-2 недели в лейшманиоме формируется некротический очаг, и вскоре образуется безболезненное изъязвление с подрытыми краями, окруженное валиком инфильтрированной кожи с обильным отделяемым серозно-гнойного или геморрагического характера.
Вокруг первичной лейшманиомы развиваются вторичные «бугорки обсеменения», прогрессирующие в новые язвы и сливающиеся в единое изъязвленное поле (последовательная лейшманиома). Обычно лейшманиомы появляются на открытых участках кожных покровов, их количество может колебаться от единичной язвы до десятков. Нередко лейшманиомы сопровождаются увеличением регионарных лимфоузлов и лимфангитом (обычно безболезненным). Спустя 2-6 месяцев язвы заживают, оставляя рубцы. В целом заболевание, как правило, длиться около полугода.
Диффузно-инфильтрирующий лейшманиоз
Отличается значительной распространенной инфильтрацией кожи. Со временем инфильтрат регрессирует, не оставляя последствий. В исключительных случаях отмечаются мелкие язвы, заживающие без заметных рубцов. Такая форма лейшманиоза достаточно редка, обычно отмечается у пожилых лиц.
Туберкулоидный кожный лейшманиоз
Наблюдается в основном у детей и молодых людей. При этой форме вокруг послеязвенных рубцов или на них появляются мелкие бугорки, могущие увеличиваться в размерах и сливаться друг с другом. Изъязвляются такие бугорки редко. Язвы при этой форме инфекции оставляют значительные рубцы.
Антропонозная форма кожного лейшманиоза
Характеризуется продолжительным инкубационным периодом, который может достигать нескольких месяцев и лет, а также медленным развитием и умеренной интенсивностью кожных поражений.
Осложнения лейшманиоза
Длительно протекающий лейшманиоз прогрессирует с развитием пневмонии, нефритов, агранулоцитоза, геморрагического диатеза, а также может осложняться гнойно-некротическими воспалениями.
Диагностика лейшманиоза
Общий анализ крови при лейшманиозе показывает признаки гипохромной анемии, нейтропении и анэозинофилии при относительном лимфоцитозе, а также пониженную концентрацию тромбоцитов. СОЭ повышена. Биохимический анализ крови может показать гипергаммаглобулинемию. Выделение возбудителя кожного лейшманиоза возможно из бугорков и язв, при висцеральном — лейшмании обнаруживаются в посеве крови на стерильность. При необходимости для выделения возбудителя производят биопсию лимфоузлов, селезенки, печени.
Читать еще: Формальдегид и его воздействие на организм человекаВ качестве специфической диагностики осуществляют микроскопическое исследование, бакпосев на питательной среде NNN, биопробы на лабораторных животных. Серологическая диагностика лейшманиоза проводится с применением РСК, ИФА, РНИФ, РЛА. В периоде реконвалесценции отмечается позитивная реакция Монтенегро (кожная проба с лейшманином). Производится при эпидемиологических исследованиях.
Лечение лейшманиоза
Этиологическое лечение лейшманиоза заключается в применении препаратов пятивалентной сурьмы. При висцеральной форме их назначают внутривенно с нарастанием дозировки на 7-10 дней. В случае недостаточной эффективности терапию дополняют амфотерицином В, вводимым с 5% раствором глюкозы внутривенно медленно. На ранних стадиях кожного лейшманиоза бугорки обкалывают мономицином, сульфатом берберина или уротропином, а также назначают эти препараты в виде мазей и примочек.
Сформировавшиеся язвы являются показанием к назначению мирамистина внутримышечно. Для ускорения заживления язв эффективна лазерная терапия. Препаратами резерва при лейшманиозе являются амфотерицин В и пентамидин, их назначают в случаях рецидивирования инфекции и при резистентности лейшманий к традиционным средствам. Для повышения эффективности терапии можно добавить человеческий рекомбинантный гаммаинтерферон. В некоторых случаях бывает необходимо хирургическое удаление селезенки.
Прогноз и профилактика лейшманиоза
При легко протекающем лейшманиозе возможно самостоятельное выздоровление. Благоприятен прогноз при своевременном выявлении и должных медицинских мерах. Тяжелые формы, инфицирование лиц с ослабленными защитными свойствами, отсутствие лечения значительно ухудшают прогноз. Кожные проявления лейшманиоза оставляют косметические дефекты.
Профилактика лейшманиоза включает меры по благоустройству населенных пунктов, ликвидацию мест расселения москитов (свалок и пустырей, затопленных подвальных помещений), дезинсекцию жилых помещений. Индивидуальная профилактика заключается в использовании репеллентов, других средств защиты от укусов москитов. При обнаружении больного производят химиопрофилактику пириметамином в коллективе. Специфическая иммунная профилактика (вакцинация) производится лицам, планирующим посещение эпидемически опасных районов, а также неимунному населению очагов инфекции.
Лейшманиоз
Разнообразные инфекционные заболевания подстерегают человека повсюду. Они легко передаются через грязные руки, плохо вымытые овощи, сырую воду и другими путями. Однако есть достаточно экзотические недуги, которые постепенно внедряются в нашу местность. Одним из них является лейшманиоз. Что это за патологический процесс? Как им можно заразиться? Какие основные методы лечения и профилактика? Ответы на эти вопросы можно получить из этой статьи.
Краткая характеристика паразита и пути заражения
Лейшмании – это паразиты из рода Leishmania. Патогенные микроорганизмы образовываются в клетках человека или животного. За свой жизненный цикл паразитам необходимо поменять двух хозяев (инвазионная стадия). На начальном этапе, в организме позвоночных животных, лейшмании находятся в безжгутиковой форме, жгутиковую форму они приобретают в теле членистоногих.
Как правило, большинство паразитов – зоонозы, то есть возбудитель инфекции является животное. Их число достаточно ограничено, поэтому заболевание считается редким. Основной природный резервуар лейшманиоза — москиты, собаки, шакалы, лисицы и песчаниковые грызуны.
Где распространен лейшманиоз? Наибольшее распространение лейшманиоз у человека и животных получил в жарких странах, например, в Африке, Индии или Южной Америке. Как не странно, недуг преимущественно имеет географическое распространение в более развитых странах и территориях, однако иногда встречается и в бедных районах.
Лейшманиоз – описание заболевания
Лейшманиоз – это трансмиссивный инфекционный недуг, который провоцируют простейшие микроорганизмы. Они могут поражать человека и животных, так как переносчики недуга являются москиты. Укусив зараженного больного, самки насекомого переносят инфекцию в здоровый организм. Стоит отметить, что вспышки заболевания встречаются с мая по ноябрь, это объясняется тем, что в это время москиты ведут активную жизнедеятельность.
Как только паразит проникает в тело, он начинает активно развиваться и распространяться. Однако в зависимости от типа микроорганизма, они могут поражать только кожу или же внутренние органы. Независимо от места локализации, заболевание всегда сопровождается тяжелыми симптомами, которые провоцируют серьезные осложнения. Данную болезнь изучает такая наука, как паразитология.
Современная медицина диагностирует лейшманиоз практически в 90 странах Нового Света, что ярко свидетельствует о распространенности инфекционно патологии. Учитывая это, специалисты рекомендуют соблюдать элементарные профилактические правила и методы лечения. К сожалению, для бедных стран данные методы являются недоступными.
Важно! Источник инфекции лейшманиоза являются самки москитов. Насекомые кусают зараженного человека или животного, и при повторном укусе здорового организма распространяют патогенные микроорганизмы.
Формы лейшманиоза – их симптомы и причины возникновения
Специалисты разделяют лейшманиоз на два типа основных болезней. От них зависят основные симптомы патологического процесса, а также способы лечения. Однако независимо от недуга, важно при первых симптомах обратиться к доктору. Инфекция быстро распространяется и поражает здоровый организм. Если своевременно не начать лечение, то инфекция будет усиливать влияние на организм, что приведет к серьезным осложнениям.
Висцеральный лейшманиоз
Данный тип заболевания появляется в результате распространения инфекции гематогенным способом к различным внутренним органам. Цикл развития инфекции достаточно простой. Где паразитирует микроорганизм? Локализация в организме человека сосредотачивается на печень, селезенку, лимфатические узлы, костный мозг, постепенно может развиться лейшманиоз легких. Как только, микроорганизмы проникают в органы, они начинают активно размножаться, что приводит к нарушению их полноценной работы и вызывает тяжелые симптомы. В зависимости от местности распространения, недуг классифицируют на несколько типов: средиземноморский, восточноафриканский, индийский кала-азар, американский, китайский. Все эти заболевания между собой очень похожи, однако все же есть небольшие отличия. Чаще всего инфекция встречается у детей, если не предоставить необходимой медикаментозной терапии, то это приводит к летальному исходу.
Важно! Какие органы поражаются при висцеральном лейшманиозе? Изначально инфекция проникает в селезенку и печень, может возникать лейшманиоз глаз.
Инкубационный период висцерального лейшманиоза достаточно длинный от 20 дней и до 3 месяцев, поэтому часто развитие недуга не связывают с укусом насекомого и назначают неправильную терапию. Однако если сдать необходимые анализы, то заболевание сразу диагностируется. Лечение усложняется еще и тем, что первые признаки патологического процесса могут проявиться только через несколько месяцев. Однако клинические проявления всегда достаточно яркие:
- общая слабость и недомогание;
- больной быстро устает;
- значительное увеличение селезенки (орган может занимать половину брюшной полости) ;
- снижается аппетит;
- повышается температура тела до 40°С;
- нарушается работа органов пищеварения;
- развиваются сердечно-сосудистые осложнения;
- слизистые оболочки постепенно начинают отмирать;
- кожа становится серого оттенка, на некоторых участках образовываются язвы;
- увеличиваются лимфатические узлы.
Первым признаком инфицирование является возникновение на месте укуса небольшого бугорка, который сверху покрыт сухой чешуйкой.
Однако характерным симптомом заболевания является постоянное увеличение печени и селезенки. Если своевременно не начать качественное лечение, то эти органы займут большую часть брюшной полости, смещая все остальные. Данное нарушение спровоцирует серьезные осложнения, например, асцит (водянка живота) или увеличение давления внутрибрюшных вен, из-за чего затрудняется кровоток и увеличиваются вены.
Кожный лейшманиоз
Возбудитель кожного лейшманиоза — паразиты из рода Leishmania. Начальная стадия размножения патогенной инфекции начинается в тканях макрофаланг. В этих участках паразиты созревают и образовывают воспалительный процесс, который постепенно начинает проявляться на коже. Разделяют два вида заболевания, для каждого характерны индивидуальные особенности. Специалисты разделяют лейшманиоз городского и сельского типа.
- Антропозный лейшманиоз (городской тип). Инкубационный период длится до 8 месяцев. Изначально на месте укуса появляется небольшой твердый бугорок, постепенно он начинает увеличиваться в размерах. Под бугорком кожа начинает приобретать темно-бурый оттенок, а через 3 месяца появляются сухие корочки. Как только корочки отпадут, образовывается круглая язва с гнойным налетом. Края раны постоянно воспаленные, что приводит к увеличению язвы в диаметре. Полное заживление раны наступает примерно через год, после укуса. За все время недуга, на теле появляется от 1–10 язвочек. Как правило, они образовываются на открытых участках тела, которые доступны для укуса москитов. Например, на лице, руках или ногах.
- Зоонозный или сельский кожный лейшманиоз. Длительность заболевания более короткая, она составляет около 2–5 месяцев. На месте укуса появляется небольшой бугорок, который быстро увеличивается в размерах. Через несколько дней он достигает до 2 см в диаметре. На начальном этапе в центре укуса начинают отмирать ткани, что провоцирует образование язвы. Рана быстро распространяется на соседние участки тела, в диаметре она может достигать до 5 см. В некоторых случаях могут появляться множественные язвочки. Они имеют небольшие размеры, однако их количество может быть он нескольких десятков до сотен штук. Язвы имеют округлую форму, внутри они наполнены гноем. Через 3 месяца, ранки постепенно начинаю очищаться, а через 5 месяцев они излечиваются полностью.
Независимо от типа дерматотропный лейшманиоз, разделяется на несколько стадий:
- первичная стадия лейшманиоза (бугорок, язва, рубцевание) ;
- развивается группа узелковых образований вокруг язвы;
- туберкулоидная стадия развивается на месте рубцевания;
- эспундия или кожно-слизистый лейшманиоз. Развивается на фоне уже имеющихся ран, на ногах, лице или руках. Постепенно паразиты проникают в слизистую оболочку щек, глотки, носа, где развиваются новые язвы. Если не начать лечение, то недуг поражает лицевые хрящи, что значительно искажает внешность;
- диффузная стадия проявляется у людей со слабым иммунитетом, для нее характерны обширные язвы.
Независимо от типа заболевания необходимо срочно обратиться к доктору и начать своевременное временное лечение. Иначе, недуг будет только развиваться и может привести к серьезным осложнениям, а в некоторых случаях даже к летальному исходу.
Диагностика заболевания
Окончательный диагноз заболевания можно поставить после тщательного осмотра у специалиста и дополнительных лабораторных исследований. Чтобы точно диагностировать недуг, пациенту назначают ряд таких анализов:
- лабораторный соскоб с пораженного участка тела (язва или бугорок) ;
- микроскопическое исследование капли или мазка по Романовскому-Гимзе;
- пункция костного мозга или биопсия селезенки, печени;
- серологические исследования (ИФА, РСК).
Благодаря полученным исследованиям, специалист сможет установить точный диагноз. На основании, которого будет назначено качественное лечение, которое приведет к скорейшему выздоровлению.
Лейшманиоз – качественное лечение недуга
Терапия кожного и висцерального лейшманиоза производится в стационаре под строгим наблюдением медицинского персонала. Методику лечения подбирают индивидуально, для каждого пациента, в зависимости от тяжести патологии.
При висцеральной форме заболевания изначально рекомендуют консервативные методы лечения, которые в себя включают такие медикаментозные препараты:
- Неостибазон;
- Глюкантим;
- Лечение Метронидазолом;
- Солюстибазан, Солюсурмин, Стибанол, Пентостан;
- Ломидин.
Если данные препараты не помогают и состояние больного не удовлетворительное, то терапию дополняют антибиотиками. Однако при необходимости рекомендуют хирургическое вмешательство, чтобы удалить селезенку.
Если у пациента диагностировали кожный лейшманиоз, то ему назначают такие медикаментозные препараты для лечения:
- антибиотики (Цефтриаксон) ;
- Аминохинол, Глюкантим, Антимонил;
- Уротрипин;
- сульфат Берберин.
Дополняют медикаментозную терапию эффективными процедурами, которые позволяют устранить корочки и заживить язву. Пациенту рекомендуют пройти курс электрокоагуляции и криотерапию.
Важно! При лейшманиозе лечение народными средствами неуместно. Данное заболевание нуждается в качественной медикаментозной терапии, а нетрадиционные средства могут быть дополнением к основной терапии.
Осложнения
Будут развиваться осложнения или нет, напрямую зависит от тяжести и способов лечения патологии. Однозначно можно сказать, чем позже было диагностировано заболевание и начато лечение, тем серьезнее будут последствия. При висцеральной форме инфицирования недуг может вызывать такие неприятные осложнения:
- дисфункция работы печени;
- анемия;
- синдром ДВС;
- в органах пищеварения появляются язвы.
Если обнаружили кожный лейшманиоз, то осложнение может спровоцировать повторное заражение, при котором отмирают клетки. В данном случае важно продолжить качественное лечение.
Меры предупреждения заболевания
Профилактика является лучшим лечением любого заболевания, лейшманиоз не стал исключением. Какой основной фактор ограничивает распространение инфекции? Чтобы защититься от развития недуга человек должен соблюдать несложные правила:
- зараженных животных необходимо лечить или усыпить;
- обеспечивать дома чистоту и устранять влажность;
- переносчиками являются москиты, поэтому нужно использовать эффективные средства для отпугивания насекомых;
- устанавливать москитные сетки или другие предметы;
- своевременное диагностирование и лечение заболевания;
- повышать иммунитет, особенно тем, кто выезжает в опасные зоны.
Вышеперечисленные правила помогут защитить организм от заражения лейшманиозом. Однако если инфицирование все же произошло, необходимо немедленно обратиться к доктору и начать своевременное лечение. Берегите себя и будьте здоровы!
Лейшманиоз – симптомы и меры профилактики
Лейшманиоз представляет собой протозойную инфекцию с трансмиссивным механизмом распространения, характеризующуюся поражением кожных покровов или внутренних органов внутриклеточными паразитами — лейшманиями.
Существует 3 основных типа лейшманиоза — висцеральный (часто называемый кала-азар и являющийся самой тяжелой формой болезни), кожный (наиболее распространенный) и слизисто-кожный.
Возбудителем лейшманиоза является простейший паразит Leishmania , который передается при укусе инфицированных москитов.
Болезнь поражает самых бедных людей планеты и связана с недостаточностью питания, перемещением населения, плохими жилищными условиями, слабой иммунной системой и отсутствием ресурсов.
Лейшманиоз связан с изменениями в окружающей среде, такими как обезлесение, строительно дамб и ирригационных систем и урбанизация.
По данным Всемирной Организации Здравоохранения (ВОЗ) ежегодно в мире регистрируется от 700 тысяч до 1,3 миллиона новых случаев кожного лейшманиоза и 200 — 400 тысяч случаев висцерального лейшманиоза. В среднем от висцерального лейшманиоза в мире погибает до 30 тысяч человек и по показателям смертности он уступает только малярии.
Висцеральный лейшманиоз (ВЛ, известный также как кала-азар) без лечения заканчивается смертельным исходом. Для него характерны нерегулярные приступы лихорадки, потеря веса, увеличение селезенки и печени и анемия. ВЛ является высокоэндемическим в Индостане и Восточной Африке. По оценкам, в мире ежегодно происходит от 200 000 до 400 000 новых случаев заболевания ВЛ. Более 90% новых случаев заболевания происходит в шести странах: Бангладеш, Бразилии, Индии, Судане, Эфиопии и Южном Судане.
Кожный лейшманиоз (КЛ) является наиболее распространенной формой лейшманиоза и вызывает повреждения кожи, главным образом язвы, на открытых участках тела, после которых на всю жизнь остаются шрамы и тяжелая инвалидность. Около 95% случаев заболевания КЛ происходит в Америке, в Средиземноморском бассейне, на Ближнем Востоке и в Средней Азии. Более двух третей новых случаев заболевания КЛ приходится на 6 стран: Алжир, Афганистан, Бразилию, Иран (Исламскую Республику), Колумбию и Сирийскую Арабскую Республику. По оценкам, в мире ежегодно происходит от 0,7 миллиона до 1,3 миллиона новых случаев заболевания.
Слизисто-кожный лейшманиоз приводит к частичному или полному разрушению слизистых оболочек носа, рта и горла. Около 90% случаев заболевания слизисто-кожным лейшманиозом происходит в Многонациональном Государстве Боливия, Бразилии и Перу.
В Российской Федерации регистрируются только завозные случаи лейшманиоза. Это связано с выездом в страны с теплым климатом — тропики, субтропики. Риск заражения лейшманиозом остается при посещении стран ближнего зарубежья: Азербайджана, Армении, Грузии, Кыргызстана, Таджикистана, Узбекистана. Активность переносчиков возбудителя отмечается в весенне — летний период — с мая по сентябрь.
Формы передачи лейшманиоза:
Паразиты, вызывающие лейшманиоз, передаются при укусах инфицированных самок phlebotomine sandflies. Эпидемиология лейшманиоза зависит от вида паразита, экологических особенностей мест, где происходит передача инфекции, текущего и прошлого воздействия паразита на данную группу населения и поведения людей. Установлено, что около 70 видов животных, в том числе человек, являются естественными резервуарами паразитов Leishmania.
В Средиземноморском бассейне основной формой болезни является висцеральный лейшманиоз. Он зарегистрирован в сельских районах, деревнях в горной местности, а также некоторых пригородных районах, где паразиты лейшмании живут на собаках и других животных.
В Юго-Восточной Азии висцеральный лейшманиоз — основной тип заболевания. Передача инфекции обычно имеет место в сельских районах на высоте ниже 600 м над уровнем моря, для которых характерны обильные годовые осадки, средняя влажность выше 70%, температура от 15° до 38°C, обильная растительность, грунтовые воды и аллювиальные почвы. Болезнь наиболее распространена в деревнях, где люди часто живут в домах с глинобитными стенами и земляными полами, а скот и другие домашние животные содержатся по соседству с людьми.
В Восточной Африке часто бывают вспышки висцеральнгого лейшманиоза в северной саванне, где растут акации и баланитесы, а также в южной саванне и лесных районах, где москиты живут возле термитников.
Кожный лейшманиоз распространен в горной местности Эфиопии и других местах Восточной Африки, где в деревнях, построенных в скалах или на берегах рек, являющихся природной средой обитания даманов, происходит повышенное число контактов людей с москитами.
В Афроевразии самый распространенный тип заболевания — кожный лейшминиоз. Сельскохозяйственные проекты и ирригационные системы могут повысить распространенность одной формы кожного лейшманиоза, так как для работы в рамках этих проектов приезжают люди, не имеющие иммунитета к этой болезни.
Крупные вспышки болезни происходят в густонаселенных городах, особенно в военное время и при крупномасштабной миграции населения. Носителями паразита, вызывающего кожный лейшманиоз, являются, главным образом, люди или грызуны.
Кала-азар в Америке очень схож с разновидностью, распространенной в Средиземноморье. Считается, что инфицированию людей способствует обычай держать собак и других домашних животных в домах.
Эпидемиология КЛ в Америке сложная, с разными циклами передачи, хозяевами паразита, переносчиками, клиническими проявлениями и ответными реакциями на терапию и с многочисленными видами Leishmania, циркулирующими в одном и том же географическом районе.
Пост-кала-азар кожный лейшманиоз (PDKL)
PDKL является осложнением висцерального лейшманиоза, проявляющимся в виде макулезной, папулезной или узелковой сыпи обычно на лице, верхней части рук, туловище и других частях тела. Он характерен, в основном, для Восточной Африки и Индостана, где это состояние развивается у 50% и 5-10% пациентов с кала-азар, соответственно. Обычно сыпь появляется через 6 месяцев — один или более лет после видимого излечения кала-азар, но может появиться и раньше. Люди с PDKL считаются потенциальным источником инфекции кала-азар.
Коинфекция лейшмании и ВИЧ
Существует высокая вероятность, что у людей с коинфекцией лейшмании и ВИЧ разовьется резко выраженная клиническая болезнь с частыми рецидивами и высокими показателями смертности. Антиретровирусное лечение ограничивает развитие болезни, отдаляет наступление рецидивов и повышает выживаемость коинфицированных пациентов. Высокие показатели сочетанной инфекции leishmania-ВИЧ зарегистрированы в Бразилии, Эфиопии и индийском штате Бихар.
Основные факторы риска
Нищета повышает риск заболевания лейшманиозом. Плохие жилищные условия и домашние санитарные условия (например, отсутствие утилизации отходов, открытая канализация) могут способствовать увеличению числа мест для размножения и пребывания москитов, а также расширению их доступа к людям. Москитов привлекают скученные жилищные условия, которые обеспечивают хороший источник их «кровавой» пищи. Поведение людей, например привычка спать на свежем воздухе или на полу, может повышать риск. Использование надкроватных сеток, обработанных инсектицидом, способствует снижению риска.
Недостаточное потребление продуктов с высоким содержанием протеинов, железа, витамина А и цинка повышает риск развития кала-азар после инфицирования.
Эпидемии обеих основных форм лейшманиоза часто связанны с миграцией и передвижением людей, не имеющих иммунитета, в районы, где сохраняются циклы передачи инфекции. Важными факторами остаются воздействие на рабочих местах, а также широко распространившееся обезлесение. Например, люди, поселяющиеся в местах, которые раньше были лесами, приближаются к местам обитания москитов. Это может привести к быстрому росту заболеваемости.
Изменения в окружающей среде
Изменения в окружающей среде, которые могут повлиять на заболеваемость лейшманиозом, включают урбанизацию, доместикацию цикла передачи инфекции и проникновение сельскохозяйственных ферм и поселений в лесные районы.
Лейшманиоз чувствителен к климату — на него оказывают значительное воздействие изменения, связанные с выпадением осадков, температурой и влажностью. Глобальное потепление и деградация почв оказывают воздействие на эпидемиологию лейшманиоза разными путями:
изменения температуры, выпадения осадков и влажности могут оказывать значительное воздействие на переносчиков и хозяев путем изменения мест их распространения и воздействия на их выживаемость и размеры популяций;
небольшие температурные колебания могут оказывать глубокое воздействие на цикл развития промастигот лейшманий в организме москитов, что может привести к установлению передачи паразита в районах, ранее не являющихся эндемичными по этой болезни;
засуха, голод и наводнения, происходящие в результате изменения климата, могут приводить к массовому перемещению и миграции людей в районы с передачей лейшманиоза, а плохое питание может ослаблять их иммунитет.
Диагностика и лечение
При висцеральном лейшманиозе диагноз ставится на основе клинических признаков в сочетании с результатами паразитологических или серологических тестов (диагностических экспресс-тестов и других). При кожном и слизисто-кожном лейшманиозе серологические тесты имеют ограниченную ценность. Диагноз кожного лейшманиоза подтверждают клинические проявления и результаты паразитологических тестов.
Лечение лейшманиоза зависит от нескольких факторов, включая тип болезни, вид паразитов, географическое расположение. Лейшманиоз лечится и излечивается. Всем пациентам, у которых диагностирован висцеральный лейшманиоз, требуется безотлагательное и полное лечение. Детальная информация о лечении разных форм болезни в зависимости от географического расположения доступна в серии технических докладов ВОЗ 949 о борьбе с лейшманиозом.
Профилактика и борьба
Для профилактики лейшманиоза и борьбы с ним необходимо проводить комбинированные стратегии, так как передача инфекции происходит в сложной биологической системе с участием человека (хозяина), паразита, москита (переносчика) и в некоторых случаях животного резервуара (хозяина). Основные стратегии включают следующие:
Ранняя диагностика и эффективное ведение случаев заболевания способствуют уменьшению распространенности болезни и предотвращают инвалидность и смерть. В настоящее время есть высокоэффективные и безопасные препараты от лейшманиоза, особенно от ВЛ, и доступ к этим препаратам намного улучшился.
Борьба с переносчиками особенно в домашних условиях, способствует уменьшению или прекращению передачи инфекции. Методы борьбы включают распыление инсектицидов, использование обработанных инсектицидом сеток, рациональное использование окружающей среды и личную защиту.
Эффективный эпиднадзор за болезнью имеет большое значение. Раннее выявление и лечение случаев заболевания может способствовать уменьшению передачи инфекции и содействовать в проведении мониторинга за распространением и бременем болезни.
Борьба с животными-хозяевами является сложным мероприятием, требующим учета местных условий.
Социальная мобилизация и укрепление партнерств — мобилизация и санитарное просвещение местных сообществ при проведении эффективных мероприятий, направленных на изменение поведения, и коммуникационных стратегий, адаптированных к местным условиям. Партнерство и сотрудничество с различными заинтересованными сторонами и программами по борьбе с другими трансмиссивными болезнями имеет критически важное значение на всех уровнях.
 Когда назначают УЗГД сосудов головы и шеи? УЗДГ сосудов головы и шеи УЗДГ сосудов головы и шеи — это технология ультразвуковой диагностики кровообращения...
Когда назначают УЗГД сосудов головы и шеи? УЗДГ сосудов головы и шеи УЗДГ сосудов головы и шеи — это технология ультразвуковой диагностики кровообращения...
30 04 2024 15:41:54
Болит лоб при насморке Боль в лобной части головы во время насморка Опасным осложнением ощущения боли во лбу, является менингит, который сопровождается...
29 04 2024 8:42:30
Сорбитол — что это такое и как его применять? Фармакокинетика Концентрация сорбитола в биологических жидкостях определяется микроколориметрическим...
28 04 2024 3:45:38
Как помочь человеку при эпилептическом припадке Оказание первой помощи при эпилепсии Эпилепсия – неизлечимая неврологическая болезнь, возникающая из-за...
27 04 2024 23:14:28
 ОФТАН ДЕКСАМЕТАЗОН Офтан Дексаметазон Офтан Дексаметазон: инструкция по применению и отзывы Латинское название: Oftan Dexamethason Код ATX: S01BA01...
ОФТАН ДЕКСАМЕТАЗОН Офтан Дексаметазон Офтан Дексаметазон: инструкция по применению и отзывы Латинское название: Oftan Dexamethason Код ATX: S01BA01...
26 04 2024 13:49:42
 Комплексный препарат Аевит при псориазе Лучшие витамины при псориазе Для лечения чешуйчатого лишая необходимо принимать целый комплекс препаратов....
Комплексный препарат Аевит при псориазе Лучшие витамины при псориазе Для лечения чешуйчатого лишая необходимо принимать целый комплекс препаратов....
25 04 2024 11:20:41
Нолодатак - официальная инструкция по применению Нолодатак - анальгезирующее лекарственное средство центрального действия. Флупиртин является...
24 04 2024 1:26:46
Анализ крови на аскариды и расшифровка результата Аскариды в крови: как обнаружить, какие симптомы и лечение Аскаридоз может давать опасные осложнения,...
23 04 2024 17:39:27
 Назначение, правила сдачи крови на ХГЧ и расшифровка анализа Назначение, правила сдачи крови на ХГЧ и расшифровка анализа В домашних условиях для...
Назначение, правила сдачи крови на ХГЧ и расшифровка анализа Назначение, правила сдачи крови на ХГЧ и расшифровка анализа В домашних условиях для...
22 04 2024 2:24:39
Анализатор калорийности и калькулятор БЖУ продуктов питания Калькулятор калорий продуктов и готовых блюд Еда оказывает большое влияние на состояние...
21 04 2024 18:52:47
 Когда происходит имплантация эмбриона? Имплантация эмбриона – признаки начинающейся беременности Начало беременности – волнующий момент, особенно для тех...
Когда происходит имплантация эмбриона? Имплантация эмбриона – признаки начинающейся беременности Начало беременности – волнующий момент, особенно для тех...
20 04 2024 21:22:38
 Вылезла шишка в заднем проходе — как лечить Вылезла шишка в заднем проходе — как лечить Как ухаживать за своим желудком правильно Search toggle Отчего...
Вылезла шишка в заднем проходе — как лечить Вылезла шишка в заднем проходе — как лечить Как ухаживать за своим желудком правильно Search toggle Отчего...
19 04 2024 9:14:20
Применение корня имбиря при панкреатите Применение корня имбиря при панкреатите Имбирь – популярная пряная специя, широко используемая в кулинарии разных...
18 04 2024 16:28:26
Зашлакованность печени признаки Тест из 14 вопросов - Признаки зашлакованности печени Этот тест, который поможет определить состояние вашей печени....
17 04 2024 23:23:11
Как правильно собирать и сдавать кал для анализа? Как правильно сдавать анализ кала на глисты? Одним из простейших методов диагностики на выявление...
16 04 2024 11:36:21
Почему болит кадык? Боль в кадыке и его области, при глотании, нажатии: причины Кадык — хрящевое образование гортани, имеющее форму щита и состоящее из...
15 04 2024 1:24:45
О чем расскажет анализ на антитела Анализ крови на антитела 8 минут Автор: Любовь Добрецова 3288 Иммунная система человека способна не только...
14 04 2024 17:37:41
Беременность 10 недель Как развивается малыш на 10-й неделе беременности и что чувствует мама? Великое чудо зачатия произошло два месяца назад. За этот...
13 04 2024 7:25:52
Беременность и работа Беременность и работа: права беременной сотрудницы Первая и главная рекомендация гинекологов всем женщинам, вынашивающим ребенка –...
12 04 2024 2:44:47
Как сделать татуировку самому себе Как себе самому сделать татуировку? Сначала на кожу наноситься рисунок ручкой или фломастером неважно, можно перевести...
11 04 2024 2:40:34
Овсянка при панкреатите Овсянка при панкреатите Панкреатит – заболевание, характеризующееся воспалительным процессом в поджелудочной железе. Как прочие...
10 04 2024 15:32:44
Ларингит у детей первого года жизни: особенности заболевания и лечение Ларингит у детей Ларингит у детей – это воспалительное заболевание гортани, которое...
09 04 2024 2:49:33
 Правила применения лекарства Леди бон от климакса Применение лекарства Ледибон при климаксе, отзывы женщин Угасание репродуктивной функции женского...
Правила применения лекарства Леди бон от климакса Применение лекарства Ледибон при климаксе, отзывы женщин Угасание репродуктивной функции женского...
08 04 2024 7:27:50
 СМ-Клиника на ул. Лесная (м. Белорусская) «СМ-Клиника» на ул. Лесная (м. «Белорусская») Адрес : ул. Лесная, д. 57, стр. 1 (м. «Белорусская»)....
СМ-Клиника на ул. Лесная (м. Белорусская) «СМ-Клиника» на ул. Лесная (м. «Белорусская») Адрес : ул. Лесная, д. 57, стр. 1 (м. «Белорусская»)....
07 04 2024 4:17:22
 Можно ли беременным чай с чабрецом, чабрец и беременность Как правильно заваривать и пить чай с чабрецом при беременности Чабрец (или: лимонный душок,...
Можно ли беременным чай с чабрецом, чабрец и беременность Как правильно заваривать и пить чай с чабрецом при беременности Чабрец (или: лимонный душок,...
06 04 2024 10:57:27
 Через сколько после Сафоцида можно пить алкоголь? Сафоцид и алкоголь Сафоцид — комбинированное противомикробное, противопротозойное, противогрибковое...
Через сколько после Сафоцида можно пить алкоголь? Сафоцид и алкоголь Сафоцид — комбинированное противомикробное, противопротозойное, противогрибковое...
05 04 2024 20:59:54
Гипофункция гипофиза Гипофункция гипофиза Эндокринная система человеческого организма имеет четкую иерархическую структуру, возглавляет которую гипофиз....
04 04 2024 22:17:51
 Прививки которые положено делать собакам Первая и вторая прививка щенкам до года: схема, цена, когда можно гулять и другие вопросы Сразу после того, как...
Прививки которые положено делать собакам Первая и вторая прививка щенкам до года: схема, цена, когда можно гулять и другие вопросы Сразу после того, как...
03 04 2024 15:55:41
Анализы на хеликобактер пилори: как сдавать биоматериал и можно ли расшифровать результаты самостоятельно Анализ на антитела к хеликобактер. Анализы на...
02 04 2024 4:15:37
 Помогает ли имбирь снизить количество холестерина в крови? Полезные свойства имбиря при высоком холестерине, рецепты Гиперхолестеринемия усиливает риск...
Помогает ли имбирь снизить количество холестерина в крови? Полезные свойства имбиря при высоком холестерине, рецепты Гиперхолестеринемия усиливает риск...
01 04 2024 19:29:44
 Диффенбахия: вред или польза? Польза и вред для человека цветка диффенбахии Диффенбахия (с лат. Dieffenbachia) – растение семейства ароидных. Благодаря...
Диффенбахия: вред или польза? Польза и вред для человека цветка диффенбахии Диффенбахия (с лат. Dieffenbachia) – растение семейства ароидных. Благодаря...
31 03 2024 7:35:21
15 лучших натуральных мочегонных средств! Советы красоты Свежие записи Натуральные средства 15 лучших природных диуретиков Если у вас есть проблемы с...
30 03 2024 12:46:17
 Умеренная тахикардия Sosudinfo.com Умеренной тахикардией называется незначительное (90–120 ударов в минуту) по отношению к норме (60–90) учащение...
Умеренная тахикардия Sosudinfo.com Умеренной тахикардией называется незначительное (90–120 ударов в минуту) по отношению к норме (60–90) учащение...
29 03 2024 23:55:52
Особенности лечения кашля ингалятором Паровозик Ингалятор "Паровозик": инструкция по применению и отзывы С наступлением холодов обостряются простудные...
28 03 2024 3:12:37
 Функции ненасыщенных жирных кислот в питании человека Полезные жиры и жирные кислоты Сейчас уже никто не сомневается в том, что полностью убирать жиры из...
Функции ненасыщенных жирных кислот в питании человека Полезные жиры и жирные кислоты Сейчас уже никто не сомневается в том, что полностью убирать жиры из...
27 03 2024 15:12:43
Киви при беременности: польза и вред кисло-сладкого фрукта Можно ли есть киви при беременности В статье обсуждаем киви при беременности. Рассказываем о...
26 03 2024 11:47:41
Как принимать Вермокс от глистов: инструкция и отзывы людей Как выходят глисты после приема таблеток Вермокс - инструкция по применению для детей и...
25 03 2024 21:35:10
Что это такое макропролактин: анализ и норма в крови Макропролактин: норма, повышение, как сдавать анализ, как понизить Макропролактин — это неактивная...
24 03 2024 2:34:34
Бенедиктин (Benedictine) – монастырский травяной ликер из Франции Элитный алкоголь Список напитков Рецепты коктейлей Крепкие коктейли Слабые коктейли...
23 03 2024 12:44:39
 Почему возникает аллергия на глазах от косметики и как ее лечить? Почему возникает аллергия на глазах от косметики и как ее лечить? Аллергия на косметику...
Почему возникает аллергия на глазах от косметики и как ее лечить? Почему возникает аллергия на глазах от косметики и как ее лечить? Аллергия на косметику...
22 03 2024 1:13:29
В каких случаях можно лечить зубы во время беременности Можно ли лечить зубы во время беременности и как именно Вопрос о том, можно ли лечить зубы при...
21 03 2024 16:17:58
 4 неделя беременности 4 неделя беременности: все, что нужно знать будущей мамочке на этом сроке Наступает следующий важный этап в течении беременности –...
4 неделя беременности 4 неделя беременности: все, что нужно знать будущей мамочке на этом сроке Наступает следующий важный этап в течении беременности –...
20 03 2024 4:34:29
Расположение, строение и функция плевральной полости Плевральная полость — строение и функции В организме человека каждый орган расположен отдельно: это...
19 03 2024 1:51:41
8 причин, по которым ребёнок скрипит во сне зубами или о том, надо ли лечить бруксизм, рассказывает врач-педиатр Доктор Комаровский о детском бруксизме:...
18 03 2024 21:35:50
Белые пятна на голове: фото, причины, возможные болезни Белые пятна на голове: фото, причины, возможные болезни Белые пятна на голове ‒ это образования,...
17 03 2024 7:54:32
6 основных проблем при которых нужно принимать Дюфалак Видаль 6 основных проблем при которых нужно принимать Дюфалак Видаль SOLVAY PHARMACEUTICALS B.V....
16 03 2024 3:27:40
Бок чой - рецепты LiveInternetLiveInternet -Музыка -Рубрики КУЛИНАРИЯ (4000) О тесте и из теста (1231) Десерты (1179) Овощи, салаты и закуски (753) Кухня...
15 03 2024 7:36:21
Лечение рака легких народными средствами, самые эффективные Лечение рака легких народными средствами, самые эффективные Доброе время суток! Меня зовут...
14 03 2024 10:59:10
 Чеддер Primary Navigation Купить сыры в Сырном сомелье Чеддер — сырный символ Великобритании Сегодня мы расскажем о сыре, который уже превратился в...
Чеддер Primary Navigation Купить сыры в Сырном сомелье Чеддер — сырный символ Великобритании Сегодня мы расскажем о сыре, который уже превратился в...
13 03 2024 9:49:47
 Как навсегда вылечить псориаз в домашних условиях Как вылечить псориаз в домашних условиях народными средствами? Псориаз – неинфекционное заболевание, с...
Как навсегда вылечить псориаз в домашних условиях Как вылечить псориаз в домашних условиях народными средствами? Псориаз – неинфекционное заболевание, с...
12 03 2024 9:51:56
Еще:
здоровье и качество жизни -1 :: здоровье и качество жизни -2 :: здоровье и качество жизни -3 :: здоровье и качество жизни -4 ::


 Взаимосвязь головной боли и давления
Взаимосвязь головной боли и давления  Волдыри на коже: виды и причины образования
Волдыри на коже: виды и причины образования  16 неделя беременности
16 неделя беременности  Выделения в первом триместре
Выделения в первом триместре  Одинокая женщина желает родить: все методики искусственного оплодотворения
Одинокая женщина желает родить: все методики искусственного оплодотворения  Иммуносупрессоры
Иммуносупрессоры  Какие тренажеры лучше использовать при сколиозе
Какие тренажеры лучше использовать при сколиозе  Лечебная физкультура при спондилоартрозе
Лечебная физкультура при спондилоартрозе  Обморок и потеря сознания: в чем разница? Как помочь человеку в бессознательном состоянии?
Обморок и потеря сознания: в чем разница? Как помочь человеку в бессознательном состоянии?  Список транквилизаторов, которые продают без рецептов врачей
Список транквилизаторов, которые продают без рецептов врачей  Симптоматика и лечение ангиодистонии
Симптоматика и лечение ангиодистонии  Как поможет ЛФК для восстановления коленных суставов при артрозе 1 и 2 степени?
Как поможет ЛФК для восстановления коленных суставов при артрозе 1 и 2 степени?  Боли при эндометриозе
Боли при эндометриозе  Гормон сна мелатонин: в каких продуктах содержится в большом количестве и что способствует его образованию
Гормон сна мелатонин: в каких продуктах содержится в большом количестве и что способствует его образованию  Нежирные сорта рыбы для диеты и способы ее приготовления
Нежирные сорта рыбы для диеты и способы ее приготовления  Что делать, если потеет попа — гипергидроз ануса
Что делать, если потеет попа — гипергидроз ануса  Подготовка к УЗИ поджелудочной железы — основные этапы
Подготовка к УЗИ поджелудочной железы — основные этапы  Неотложная помощь при острых аллергических реакциях
Неотложная помощь при острых аллергических реакциях  Укол от температуры ребенку
Укол от температуры ребенку  Бактериальная инфекция — симптомы, диагностика и методика лечения
Бактериальная инфекция — симптомы, диагностика и методика лечения  Диета при псориазе подробно на неделю, месяц
Диета при псориазе подробно на неделю, месяц  Косметика для чистки лица. Средства распаривания, чистка пор кожи, профессиональный уход
Косметика для чистки лица. Средства распаривания, чистка пор кожи, профессиональный уход  Способы повышения уровня прогестерона
Способы повышения уровня прогестерона  Подготовка к УЗИ поджелудочной железы — основные этапы
Подготовка к УЗИ поджелудочной железы — основные этапы  Список продуктов для гипоаллергенной диеты
Список продуктов для гипоаллергенной диеты  Правила питания для тех, у кого удален желчный пузырь
Правила питания для тех, у кого удален желчный пузырь  Диета по калориям для эффективного похудения: таблица калорийности, меню на каждый день
Диета по калориям для эффективного похудения: таблица калорийности, меню на каждый день  Уколы для повышения иммунитета
Уколы для повышения иммунитета  Готовимся к родам: что покажет УЗИ обследование на 40 неделе беременности?
Готовимся к родам: что покажет УЗИ обследование на 40 неделе беременности?  Пирантел или Декарис: что лучше выбрать?
Пирантел или Декарис: что лучше выбрать?  Диета при поллинозе: особенности гипоаллергенного питания у детей и взрослых
Диета при поллинозе: особенности гипоаллергенного питания у детей и взрослых  Заместительная гормональная терапия при климаксе – все «за» и «против»
Заместительная гормональная терапия при климаксе – все «за» и «против»  Обработка ран
Обработка ран  Иммунодепрессанты: классификация и описание
Иммунодепрессанты: классификация и описание  Как проходят третьи роды?
Как проходят третьи роды?  Стимуляция родов на 40 неделе беременности в роддоме
Стимуляция родов на 40 неделе беременности в роддоме  Можно ли беременным жареные семечки?
Можно ли беременным жареные семечки?  Питание больных раком: 11 самых важных продуктов
Питание больных раком: 11 самых важных продуктов  Сколько раз можно делать рентген ребенку и насколько он вреден
Сколько раз можно делать рентген ребенку и насколько он вреден  Какая температура нормальная для человека, способ измерения, сигналы тревоги
Какая температура нормальная для человека, способ измерения, сигналы тревоги  Какие надо сдать анализы для операции?
Какие надо сдать анализы для операции?  Кесарево сечение: плюсы и минусы для матери и ребёнка
Кесарево сечение: плюсы и минусы для матери и ребёнка  Лечебная диета при артрозе коленного сустава
Лечебная диета при артрозе коленного сустава  СОЭ у женщин — норма в анализе крови и причины повышения (+ таблица)
СОЭ у женщин — норма в анализе крови и причины повышения (+ таблица)  Укрепление коротких и длинных ногтей гелем — полезные советы
Укрепление коротких и длинных ногтей гелем — полезные советы  Диета при сахарном диабете 2 типа: таблица продуктов
Диета при сахарном диабете 2 типа: таблица продуктов  Самые распространенные инфекции глаз
Самые распространенные инфекции глаз  Питание при стоме
Питание при стоме  Бросил курить — болит грудная клетка
Бросил курить — болит грудная клетка  Урологический массаж, что за процедура
Урологический массаж, что за процедура  Глюкокортикоиды: эффекты, классификация, побочное действие
Глюкокортикоиды: эффекты, классификация, побочное действие  Как происходит натальная травма шейного отдела?
Как происходит натальная травма шейного отдела?  К какому врачу обращаться при сколиозе
К какому врачу обращаться при сколиозе  Лактазная недостаточность: лечение и признаки непереносимости лактозы у грудничков
Лактазная недостаточность: лечение и признаки непереносимости лактозы у грудничков  11 неделя беременности
11 неделя беременности  Медикаментозное лечение инсульта
Медикаментозное лечение инсульта  Обработка ран
Обработка ран  Через сколько времени проявляется ВИЧ после заражения и его диагностика
Через сколько времени проявляется ВИЧ после заражения и его диагностика  Дерматит на веках: опасность и причины появления заболевания
Дерматит на веках: опасность и причины появления заболевания 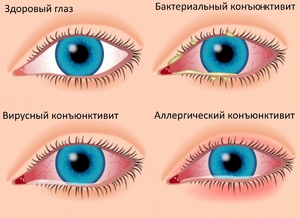 Разбираемся в вопросе, как отличить вирусный конъюнктивит от бактериального
Разбираемся в вопросе, как отличить вирусный конъюнктивит от бактериального  ТОП-10 АПТЕЧНЫХ СРЕДСТВ ПОСЛЕ ПИЛИНГА (Бепантен, Пантенол и др.)
ТОП-10 АПТЕЧНЫХ СРЕДСТВ ПОСЛЕ ПИЛИНГА (Бепантен, Пантенол и др.)  Лечебный шампунь от перхоти в аптеке: рейтинг лучших средств по отзывам покупателей
Лечебный шампунь от перхоти в аптеке: рейтинг лучших средств по отзывам покупателей  Особенности забора стволовых клеток у донора и последствия после процедуры
Особенности забора стволовых клеток у донора и последствия после процедуры  Как быстро действует Энтеросгель?
Как быстро действует Энтеросгель?  Как быстро восстановить организм после отказа от курения
Как быстро восстановить организм после отказа от курения  Какие травы для похудения самые эффективные?
Какие травы для похудения самые эффективные?  Особенности применения Левомицетина при диарее
Особенности применения Левомицетина при диарее